| disease.nukimi.com �H�����i�H���K���j | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||
-�@�H�����i�H���K���j�E�a�C�Ǐ�E�����@- |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| �@top page��>�H�����i�H���K���j�����p�x�����܂��Ă���H�����i�H���K���j�E�a�C�Ǐ�E���� | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||
�@�@�@�@�@�����������ƐH�����i�H���K���j�u�������̌������H�����o�H���K���p�̑��������Ɋ�^���Ă��܂��v �@�@�@�@�@�T�O�`�V�O�Α�̒j���ɑ�����������X���̂���A�H���ɏo����K���ł��B�����H�����i�H���K���j�͏㕔 �@�@�@�@�@�����Ǔ����������̕��y�ɂ��A�����p�x�����܂��Ă��܂��B���A���o�Ǐ猩��ƍA�����Ȃǂ̓���� �@�@�@�@�@�ɋ߂��H�����i�H���K���j�Ƃ����a�C�͔�������Ղ��A���ɂ���H�����i�H���K���j�͖w�Ǖa�C�̏Ǐ������ �@�@�@�@�@�C�Â������ɂ͏d�ǂƂ����������Ȃ��L��܂��������߂��̐H�����i�H���K���j�Ƃ����a�C�́A�������ݍ� �@�@�@�@�@�ގ��̂������Ȃǂ������邽�߁A�����C�Â��Ղ��̂ł����A�H�����i�H���K���j�Ƃ����a�C����łȂ��A �@�@�@�@�@�x�A�b��B�̎��≊�ǁA�哮��ᎂł����l�̕a�C�̏Ǐ�͌���܂��B�i�T�O�Α�ŋ}�����A�U�O�Α�͑S�� �@�@�@�@�@�̂T�O�����߁A�V�O�Έȏ�͑S�̂̂R�O���ȏ�ɂȂ�܂��B�j �@�@�@�@�@�H�����i�H���K���j�Ƃ����a�C�̏Ǐ� �@�@�@�@�@���҂���̂W�O���͚���������������i���A�̏d�͎���Ɍ����Ă䂫�܂��B���̒ʉߏ�Q���������ɐ� �@�@�@�@�@�������A�����p�߂̎�ꂩ��A��f���A�H�����i�H���K���j�Ƃ����a�C����������鎖������܂��B �@�@�@�@�@�H�����Ƃ����a�C�̔��nj��� �@�@�@�@�@�݃K���ɔ�ׂāA�����p�ߓ]�ڂ��₷���K���ŁA���̗U���̓A���R�[���A�^�o�R�A��h�{�i���ʉh�{�f���R�j �@�@�@�@�@�����I�h���i�H���ւ̐H���ɂ��h���j�Ȃǂ��l�����Ă��܂��B�j���̕����S�`�V�F�P�ő����A������V �@�@�@�@�@�A�ł́A�x�̋����A���R�[�������ނ��߁A�H�����i�H���K���j�Ƃ����a�C�������Ƃ���܂��B���ƃ^�o�R���� �@�@�@�@�@�������Ȃސl�ɓ��ɔ������Ղ��X���ɂ���܂��B�����A�A���̔S���͐H���Ɠ����G�����̂��ߐH�����̊��� �@�@�@�@�@����͈����A�A���Ȃǂ̊����������Ղ��ƍl�����Ă���A����̐f�f�����߂��܂��B �@�@�@�@�@�H�����Ƃ����a�C�̔��Ǘ� �@�@�@�@�@���{�l�̐H���K���͝G�����K�����X�O�`�X�T���A�B�K�����Q�A�T���ł����B�K���͑����X���ɂ���܂��B �@�@�@�@�@���Đl�ł͐H�����i�H���K���j�Ƃ����a�C�͑B�K���������ȏ���߂܂��B �@�@�@�@�@�����H�͐H�ׂ��邪�A�Ō`���̈��ݍ��݂��h���A���ݍ��݂ɂ����Ƃ����ǏC�ɂȂ������́A������ �@�@�@�@�@�������f���ĐH���E�ݓ������������܂��傤�B���Â͎�p�A���w�Ö@�A���ː��Ö@�Ȃǂ����p���� �@�@�@�@�@�܂��B �@�@�@�@�@�H�����̌��� �@�@�@�@�@�H�������F�f�����������ő������������҂ł��܂��B�ʏ�̓�����������o���E�������ł������̔����� �@�@�@�@�@�L��܂����ʏ�̃o���E�������ł͌��������\��������܂��B�ނ���o���E�������͐i�s���ɗL���Ƃ��� �@�@�@�@�@�Ă��܂��B�܂��A�H�����͏������Ă������p�߂ɓ]�����Ղ�����������A�H�����̎��Ð��тɉe����^���܂��B �@�@�@�@�@�����p�ߓ]�ڂ̌�����CT�Ŏ�債�������p�߂̗L���̊m�F�����܂��B�����͘]���A�x������̂Œ����g���� �@�@�@�@�@���ŐH�����o����H���ǂ̋ߕӂ̃����p�߂ׂ܂��B�i���̏ꍇ�͂P�����ȉ��̃����p�߂ւ̓]�ڂ�f�f�� �@�@�@�@�@���܂��B�j�����g�����͕������Ɏ�債�Ă��郊���p�߂̗L�����������܂��B�摜�f�f�ɂ�郊���p�� �@�@�@�@�@�]�ڂ̐f�f���͂T�O���ʂƂ����A�����g���͂��Ȃ��A�]�ڂ������Ő���ȃ����p�߂Ƒ傫�����ς��Ȃ��� �@�@�@�@�@�Ή摜�ɗL�����F�߂��܂���̂ł����ɉ摜�f�f�̌��E������܂��B�i����ȃ����p�߂͐��~������P �@�@�@�@�@�����O��ł��j �@�@�@�@�@�H���������s���]���ł͊̑��A�x�A���A�]�A���t�ɓ]�ڂ���P�[�X�������Ƃ���܂��B �@�@�@�@�@* �ċz���n�r���G�S�g�����̉e���A�J���A�J���̉e���Ōċz�@�\���A�ꎞ�I�ɂ��Ȃ藎���鎖���L��܂��B�� �@�@�@�@�@�p���ႂ������₷���A��������܂��o�����ɔx�̒��ŋl�܂��Ă��܂��A��C�������Ȃ鎖���L��܂��B�x �@�@�@�@�@�͎_�f����荞�݁A��_���Y�f���o������������܂����A ��C������Ȃ�����̓������o���܂���B�p�� �@�@�@�@�@�����ǂ�h���ɂ͂܂��։������܂��B��p�̂Q�����ȏ�O����։�����ƁA�p��̌ċz�̍����ǂ����Ȃ茸�� �@�@�@�@�@�Ƃ����f�[�^������܂��B �����ŏd�v�Ȃ��̂ɕ����ċz�i�[�ċz�j�̗��K������܂��B�p��͔x���ʂ������邽 �@�@�@�@�@�߁A�p�O�Ɂi�]�T�̂��邤���Ɂj�[�ċz�̗��K�����Ă����܂��B ����ႂ��o�����K�����܂��B�J���A�J����͊P �@�@�@�@�@�����Â炢���߁A���ʂɊP���o���܂���B�P���o���Ȃ����ႂ��o���܂���B�����ŁA�ɂ݂�}���Ȃ���ႂ� �@�@�@�@�@�o�����K�����܂��B�p��Q������ɂȂ�Ȃ������x���ɂȂ�Ȃ��ׂɂ͏d�v�ł��B�Q����Ԃ����A�N���オ�� �@�@�@�@�@����Ԃ̂ق����x�ɂƂ��ėL���ł��B�g�̂��N�������͋ɂ߂đ�Ȏ��ł��B �@top page��>�H�����i�H���K���j�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@ |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| �@ �@ �@�@�@�@�@�@�@�@�@- �t�����H���� - �@�H������݂̋��ځA�݂̓�����͕���Ƃ����A�݂ɓ����� �@�H���͐H���ɋt�����Ȃ��悤�ɂȂ��Ă��܂��B �@�E�}�̗l���t���h�~�@�\�́A�Z�����H������ч@�H�� �@��E���A�A�g�h�r�p���Ȃǂ����̖������ʂ����Ă���܂��B �@���ꂪ�A���炩�̗��R�i�V���ŐH�����͂̑g�D���ɂށA �@�����������Ȃ�Ȃǁj�ŋt������̂��t�����H�����ł� �@�B�����������Ȃ錴���́A�얞��P�A���̑��l�X�ł��B �@�܂��A�t���h�~�@�\�ɊW�����_�o�A�@�\�̏�Q�A�݂̐� �@���Ȃǂł��N���蓾�܂��B �@�݂̓��e�����t������Ƌ����_���̂��߂ɁA�H���̔S���� �@�N����Ē�ᇂ̌����ƂȂ�܂��B �@���̋t�����H�������H�����i�H���K���j�Ƃ����a�C�Ɋ֗^ �@���Ă���\��������Ƃ�������������܂��B �@�@�@- �H�����i�H���K���j�̑�\�I�ȕa�C�̏Ǐ� -�@ �@�H�����i�H���K���j�Ƃ����a�C�̑�\�I�ȏǏ�ɂ͐H�ו� �@�̂������A�H��������ƐH�ו������݂�A���ݍ��ގ� �@�ɂށA���₯�A�����ՁA�q�f�A�f���A�̏d�����A���͂� �@�Ȃǂ�����܂��B�����������͐i�s�����H�����i�H�� �@�K���j�̕a�C�̏Ǐ�ł��肻��܂ł͖��Ǐ����̂� �@���B�H���̂��������͂����莩�o����鍠�ɂ͖w�ǂ� �@�ꍇ�K���זE���L���Z�����Ă��܂��B �@�@�@- �H�����i�H���K���j�Ƃ����a�C�̔����p�x - �@�T�O�`�V�O�Α�̒j���ɑ����j���̕������̔䗦�̍��� �@�H�����i�H���K���j�Ƃ����a�C�͈݃K����咰�K���̗l �@�ɂ͔����p�x�͍����Ȃ������������d�v�ŁA���u����� �@�P�`�Q�N�Ŗw�ǂ����S���܂��B���{�ł͐H�����̕p�x�� �@�����������ɂ�鑁�������A�������Â������Ă��܂��B �@��ɂ���悤�Ȏ��o�Ǐ��A�C�ɂȂ��a��������� �@�A����������̐������f���Ȃ���Ȃ�܂���B �@���������ɂ����������������������Ɋ�^���� �@���B�����K���̒i�K�Ȃ烊���p�߂ւ̓]�ڂ����� �@�������I�Ȏ�p�Ŋ������܂��B �@���Ö@�͂��̑��O�Ȏ��ÁA���ː����ÁA���w���Â� �@�ǂ��P�Ƃ��邢�͕��p���čs���܂��B |
 |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||
�@�@�@�@�@�@�@�@�@�@�@�@-�t���h�~�@�\-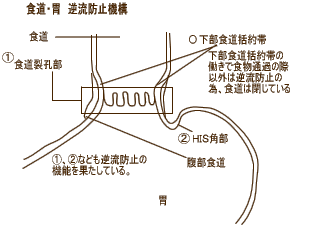 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||
-�H�����ƃ����p��- 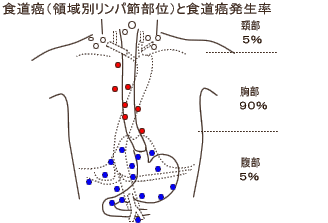 (�e���H�����������͋������ł��������A �@�H�����̂X�O���ȏ�͝G�������ł��B�j |
�@���}���A�����A�����ʂ̃����p�߂̊T���̕��ʂ����� �@�Ă��܂��B�H�����͊��̔������ʂŁA�ǂ̃����p�߂ɓ]�� �@���邩���������Ă���A���c���������l�����i�g��� �@�p�j�ł́A�Ȃ�ׂ��L�͈͂ɐ؏�����l�ɂ��܂����A��p �@�̕��j�͉\�Ȍ���؏��͈͂��k�����A�p��̑g�D������ �@�@�\��Q���ŏ����ɂ��āA�p�n�k���d����������ɂȂ��� �@���Ă���܂��B�����ǂ̑������i�H���A�݁A�����j�ɓ��� �@���I�S���؏��p�A���o���⋹�o���𗘗p��������ǁA�x�� �@�����؏��p���������Ă��܂��B�����p�ߊs�������l�̕��� �@�ɂ���܂��B �@�imemomemo!�ɘa�P�A����Q�l�Ƃ��Ă����������B�j |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||
| �@ �@�H�����i�H���K���j�̊O�Ȏ�p�͐��E�ł��ō����x���ɂ���Ƃ���܂����A�H�����͂ɂ͏d�v�Ȍ��ǂ�_�o�A�C�ǁA�S���A�x�Ȃǂ� �@����A��Փx�̍�����p�ł��B�]���N�P�x���傫���p��̊��҂���̃_���[�W���傫�����̂�����܂��B���ł������̎�p�͘]���� �@��A�����L���A���ǂ��ꍇ������A�p��̊��҂���ɁA�ɂ݂��c��A�ċz�@�\�̒ቺ�A�����ǂȂǂ̍����ǂɂ��\�����ӂ��� �@����Ȃ�܂���B �@�ߔN�A���̐H�����i�H���K���j�̎�p�����o���ƕ��o����p�̕��p�ɂ��A�p��̒ɂ݂�A�����ǂ̊댯�����炷���Ƃ��\�� �@�Ȃ��Ă����Ƃ���������܂��B���@���Ԃ��啝�ɒZ�k�����Ȃǂ̃����b�g�����锽�ʁA�ۑ���c����Ă���Ƃ���܂��B �@����͍����Z�p���x�����K�v�ł���A�Z�p�̏K���Ɏ��Ԃ������邱�Ƃ�A�H���K���i�H�����j���̂��A�݂���ȂǂƔ�r���Ă���p �@���������Ȃ����߁A�o����ςނ��Ƃɂ����Ԃ��K�v�ɂȂ�Ȃǂł��B��p���̂͊����ɃJ�������߂Â��A�g��摜�����j�^�[��ʂ� �@�m�F���Ȃ���s�����߁A�_�o�Ȃǔ�����ׂ����ʂ����Ŋm�F���Ȃ���ł��邽�߁A�J����p��萸�x�������ƏЉ��Ă��܂��B |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||
-�H�����Ӗ͎��}-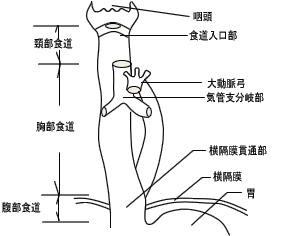 |
�@�@�@�@�@�@�@�@�@-�H�����̐i�s�x�̎��}- 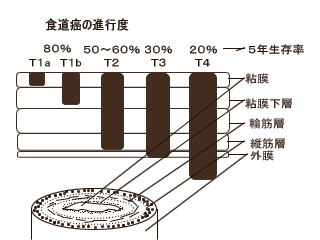 �@�H���͈݂̏ꍇ�̂悤�ɟ����������B���̂��߂�葼���� �@�ɐZ�����Ղ��Ƃ�����B |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||
�@�H�����̐i�s�x�i�H�����̐i�s�x�̎��}�������������j �@�X�e�[�W�T�i�����S���ɗ��܂��Ă���A�߈ʃ����p�߂ɓ]�ڂ�����B�@�@�S�����w�܂Ŋg�債�Ă��邪�����p�߂ɂ͊��� �@�F�߂��Ȃ��B�j�A�X�e�[�W�U�i�����ؑw���ĐH���̕ǂ̊O�ɂ܂ł킸���Ɋg�債�Ă���B�j�A�X�e�[�W�V�i�����H �@���ɊO�ɖ��炩�ɏo�Ă���B�@�@�@�H���̊����班�����ꂽ���ʂ̃����p�߂Ɋ����]�ڂ��Ă���B�j�A�X�e�[�W�W�i���� �@�H�����ӂ̑���ɋy�сA�����牓�ʂ̃����p�߂ɓ]�ڂ��Ă���B�@�@���̑���⋹���E�����Ɋ����F�߂���j |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 |
�@�@�@�@�@�@�@�@�@�@- ���Ȃ��͑��v�H - �@���ƃ^�o�R���D���Ȓj���́A���R�̂悤�ɂ��������ނ� �@�^�o�R���z���܂��B�v�X�P�Ƃł����ӂ�v����n�D�i�� �@�����A�i���ɓx���̍����A���R�[���̓n�C���X�N�j���� �@�ʂ������قǁA�H�����R�A���R�[�����ʉ߂��܂��B �@�����ɔ��������𑽂��܂ރ^�o�R�̉����ʂ�܂��B �@���̂��Ƃ����l���������B�A���R�[�������ސl�A�i���{ �@���̑����l�ɐH���K���̔������������X��������܂��B �@����ł͕������������ł��ˁB �@���@�ȗ̈�̕a�C�̊������̂���l�i���o�E���W�E �@��̕a�C�A�����K���A�A�����K���ɜ�������Ƃ��� �@��l�j�͐H�����i�H���K���j�Ƃ����a�C�̍����p�x�������B �@�ƌn�ɃK�����҂������Ȃ�H���K�������ӁB �@�H���K�������n��i�������A�r�^�~���`�s���j�B �@�M���������悭�H�ׂ�n��͐H�����i�H���K���j�� �@�����X��������悤�ł��B�@�i�Q�l/�R�����������������j |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||
�@memomemo!���̌����f�f
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| �@top page��>�H�����i�H���K���j�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@- MENU - | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ���ƕ@�̕a�C�i���@�Ȍn�j | �]�̕a�C�i�]�_�o�Ȍn�j | �S�̂��Ɓi���_�Ȍn�j | �S���Ȃǁi�z��n�j | |||||||||||||||||||||||||||||||||||||||||||||||||||||
�@ �@ �@ �@ |
�@ �@ �@ |
�@ �@ �@ |
�@ �@ �@ �@ �@ |
|||||||||||||||||||||||||||||||||||||||||||||||||||||
| �x��A�̕a�C�i�ċz��n�j | ������n�i�O�ȁE���ȁj | ������n�i���ȁj | �t���A�A�̕a�C�i��A��n�j | |||||||||||||||||||||||||||||||||||||||||||||||||||||
�@ �@ �@ �@ �@ �@ �@ �@ |
�@ �@ �@ �@ �@ �@ �@ �@ �@ �@ �@ �@ �@ �@ |
�@ �@ �@ �@ �@ |
�@ �@ �@ �@ �@ �@ �@ |
|||||||||||||||||||||||||||||||||||||||||||||||||||||
| ��ӁE������n | ���t����p�i���t�n�j | ���`�O�Ȍn | �����̕a�C�i�w�l�Ȍn�j | |||||||||||||||||||||||||||||||||||||||||||||||||||||
�@ �@ �@ �@ �@ |
�@ �@ �@ �@ |
�@ �@ �@ �@ �@ |
�@ �@ �@ �@ |
|||||||||||||||||||||||||||||||||||||||||||||||||||||
| ��E�ڂ̂��Ɓi��Ȍn�j | �a�C�̗v�� | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
�@ �@ �@ �@ �@ |
�@ �@ �@ �@ �@ |
�@ |
||||||||||||||||||||||||||||||||||||||||||||||||||||||
| (C) COPYRIGHT�@- �a�C�V�O�i�� -�@ALLRIGHT RESERVED �@ |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||